セミナーレポート(キヤノンメディカルシステムズ)
2025年10月号
第109回日本消化器内視鏡学会総会ランチョンセミナー11 胆膵内視鏡診断・治療を究める
〈講演1〉より正確な診断を目指した画像と病理の対比
池田恵理子(自治医科大学内科学講座消化器内科学部門・病理診断部)

胆膵診療において、画像・病理診断に難渋する症例では、術前の画像と病理の対比が必要不可欠である。本講演では、当院で行っている標本造影検査と超音波検査を併用した病理学的検索の概要や有用性について紹介する。
術前画像と病理を対比する手法と利点
術前画像と病理の対比に当たっては、病理組織標本の割面でしか評価できないため、術前画像の所見との正確な対比が困難なことが課題となる。特に、膵臓病変の標本は5mm間隔で作製するため、10mm未満の小病変は割面に表出しないこともある。深切り切片を作製することもあるが、非常に手間がかかる上、病変位置が不明確な場合は非効率的である。したがって、正確に対比するためには、対比に適した画像と病理組織標本が必要になる。
そこで、当院では、標本造影検査と超音波検査を併用した病理学的検索を行っている。これらの検査により、病理検索したい位置で確実に割面作成が可能となる。
標本造影/超音波検査の流れ
1.標本造影検査の流れ
標本造影検査は、検体提出から1時間以内に行うことが重要である。ホルマリン固定前にのみ可能で、内視鏡的逆行性胆道膵管造影(ERCP)後、膵炎の懸念なく膵管・胆管像が得られる。
まず、脱落した膵上皮を仮固定する目的で主膵管にホルマリンを注入した後、透視台にシートを数枚重ね、検体を設置する。主膵管断端に1:1で混剤したホルマリンと造影剤をサーフロー針で注入し、透視下で確認しつつ病理画像で検索したい箇所に糸でマーキングする。造影剤が漏れた場合はシートをすぐに交換するが、あらかじめ鑷子(せっし)や糸で軽く保持し、わずかに傾斜を付けて造影剤を注入することで、造影剤が漏れにくく、きれいな検体造影が行える。終了後に主膵管内にホルマリンをしっかり通して固定し、膵管上皮の脱落を防止する。
図1の症例では、造影によるマーキングと超音波画像の確認により、主膵管狭窄を伴う6mm大の腫瘤の中心部を切り出し、セロトニン産生性PanNET G1と判明した。
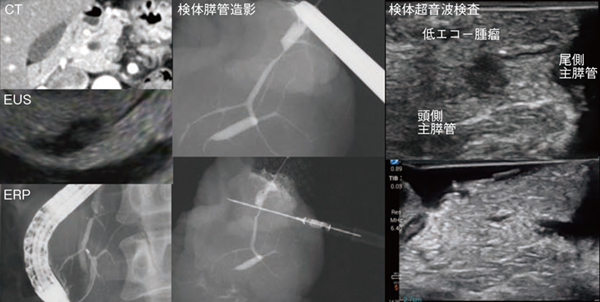
図1 標本造影/超音波検査を行った症例
主膵管狭窄を伴う6mm大の腫瘤病変がセロトニン産生性PanNET G1と確認できた。
2.検体超音波検査の流れ
検体超音波検査は体外式装置での検査も可能だが、当院ではポータブル装置を使用している。いずれも血液などの付着を考慮し、プローブカバーは必須である。軽く固定した検体を生理食塩水で満たした容器に入れ、観察を行う。ホルマリン固定後は水道水でも可能だが、検体全体が隠れる量の水を入れるのがポイントである。
膵管内乳頭粘液性腫瘍(IPMN)症例では、超音波装置で結節の位置を確認しつつマーキングを行い、病変を検索できる。
3.胆道病変への応用
標本造影/超音波検査は、胆道病変にも有用である。移植待機中にB2の狭窄悪化や悪性も考慮される異型細胞が確認された原発性硬化性胆管炎(PSC)症例では、狭窄部の正確な評価が求められたが、標本造影/超音波検査により、B2の狭窄部を中心に非連続的な上皮内がんが確認できた。
標本造影検査の被ばく対策
標本造影検査の課題の一つに被ばくがあるが、CアームX線TVシステムをアンダーチューブ型で使用し、防護垂れも使用することで被ばく低減が可能である。アンダーチューブ型はオーバーチューブ型に比べ水晶体の被ばくを98%低減し、防護垂れを追加することで、さらなる被ばく低減が可能になるとの報告がある1)。当院でも、オーバーチューブ型で使用していた旧型の装置から2022年7月に最新のCアームX線TVシステム「Ultimax-i」(キヤノンメディカルシステムズ社製)に更新してアンダーチューブ型で使用している。同時に防護垂れや遮蔽板なども導入した。その結果、手技を妨げることなく水晶体や皮膚の被ばく線量を低減できた(図2)。また、Ultimax-iはコンパクト設計で壁際での設置が可能なため、広いワークスペースが確保できる点も標本造影を行う上で大きなメリットである(図3)。
被ばく低減のもう一つのポイントがグリッドである(図4)。本来、グリッドは散乱線排除による画質向上を目的とし、成人や厚みのある被写体には必須である。一方で、グリッドを取り外すことで小児の被ばくを低減するという報告があることから、厚みのない切除検体にも有用と考えられた。実際に、切除検体の撮影におけるグリッドの有無を比較したところ、グリッドを外した撮影では線量が約30%低減し、かつ可読性に支障もなかったことから有用な撮像法と言える(図5)。このほかの被ばく低減のポイントとして、モニタに術前画像を表示し、速やかに比較可能であれば透視時間の短縮につながる。さらに、受像部を被写体になるべく近接するなど、検査者の被ばく低減に留意することが重要である。
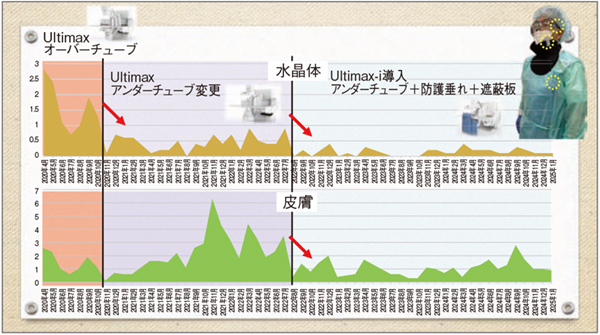
図2 当院の外部被ばく線量測定
Ultimax-i(アンダーチューブ型)と防護垂れ、遮蔽板の導入により、水晶体、皮膚ともに被ばく線量が低減した。
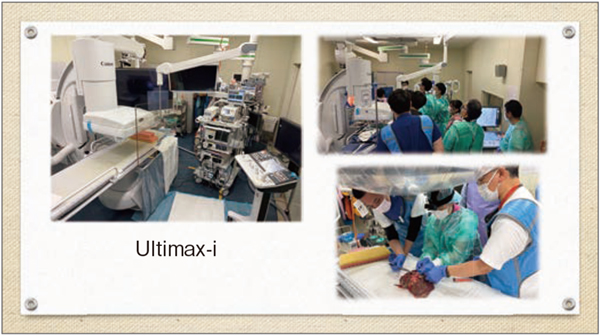
図3 当院の透視検査室
Ultimax-iはコンパクト設計のため、広いワークスペースが確保できる。

図4 標本膵管造影検査のコツ

図5 標本造影検査におけるグリッドの影響
病理医と臨床医の連携の重要性
標本造影/超音波検査を行うに当たっては、従来の病理検査業務の妨げにならないよう、臨床医も標本作製の流れを知っておくことが重要である。当院では、検体超音波検査や新鮮検体の処理作業後に標本造影検査を行い、ホルマリン固定から固定標本の切り出しを行うまでの48~72時間以内に再度、検体超音波検査を行っている。ホルマリン固定前の膵臓検体は自己融解が生じやすく、検体提出から1時間以内に検査を行うことが望ましいが、実臨床ではそのような余裕がなく、新鮮標本の扱い方がわからない医師も多い。そのため、まずはホルマリン固定後の検体超音波検査から導入し、検体の扱いなどに慣れた段階で標本造影検査を導入するのも一法である。
ただし、一般的なホルマリン固定法では、胆管が開き、膵臓が押しつぶされ断端が不明瞭になることが避けられない。そのため、胆管を展開せず、生体のままの形で固定することで膵臓の形状が保たれ、画像と対比可能な標本が作製できる。
これらの検査については、重要症例の事前共有や検査、術前画像の手配などが非常に重要であり、勝負は手術前にほぼ決まっていると言える。また、日頃からの診療科間の密なコミュニケーションが診断能力の向上や患者利益につながっていく。
まとめ
膵管の標本造影検査や超音波検査は、画像・病理の対比に適した病理組織標本の作製に有用である。適した撮像法で検査者の被ばくにも配慮した検査を行うことが重要であるほか、病理医と臨床医の連携によりターゲットの的確な標本化が可能となることから、各診療科の連携が必要不可欠である。
*記事内容はご経験や知見による、ご本人のご意見や感想が含まれる場合があります。
●参考文献
1)松原孝祐:ERCP時の被ばく低減をめざして─内視鏡医が知って得するX線防護─~放射線防護の専門家の立場から~. JDDW2019 KOBE.
一般的名称:据置型デジタル式汎用X線透視診断装置
販売名: 多目的デジタルX線TVシステム Ultimax-i DREX-UI80
認証番号:221ACBZX00010000
- 【関連コンテンツ】
